Малярия
Малярия распространенная в мире тропическая болезнь - является одной из серьезнейших проблем здравоохранения почти для 100 стран Азии, Африки, Южной Америки, в том числе и России.
Случаи малярии регистрируются в нашей стране по-настоящее время. Как правило, заболевание носит «завозной» характер, малярией заражаются люди, побывавшие в странах Азии, Африки и Южной Америки.
Малярия ( лихорадка, болотная лихорадка) - острое инфекционное заболевание, которое вызывается несколькими видами плазмодиев, передается комарами рода Anopheles.
Как самостоятельная болезнь малярия выделенна из массы лихорадочных болезней Гиппократом в V в. до н. э. Итальянский исследователь G. Lancisi в 1717 г. связал случаи малярии с негативным воздействием испарений болотистой местности (в переводе с итал. Mala aria - испорченный воздух).
Возбудителя малярии открыл и описал в 1880 г. A. Laveran. Роль комаров из рода Anopheles как переносчиков малярии установил в 1887 г. R. Ross. Исследования эпидемиологических особенностей болезни позволили разработать глобальную программу ликвидации малярии, принятой на VIII сессии ВОЗ в 1955 г. В результате обширных противомалярийных мероприятий в ряде районов заболевание удалось ликвидировать, в других оно было взято под контроль.
Возбудители малярии относятся к типу Protozoa, классу Sporosoa, семьи Plasmodiidae, рода Plasmodium. Известно четыре вида малярийного плазмодия, которые способны вызывать малярию у людей: P. vivax - трехдневную малярию, P. ovale - трехдневную овалемалярию, P. malariae - четырехдневную малярию, P. falciparum - тропическую малярию.
Источником инфекции при малярии являются больные или носители инфекции. Паразитоносители составляют большую эпидемиологическую опасность, чем больные с первичной малярией.
Механизм передачи малярии - трансмиссивный. Переносчиком являются самки комара Anopheles (около 80 видов). В эндемичных регионах нередко имеет место также трансплацентарный путь передачи или от матери к ребенку во время родов. Комары размножаются в малопроточных водоемах, которые хорошо прогреваются. В них происходит развитие комаров из яиц через фазы личинки, куколки в имаго (окрыленная форма) за 2-4 недели. При температуре воздуха ниже 10°С развитие личинок прекращается.
Восприимчивость к инфекции высокая, особенно у детей раннего возраста.
Сезонность в регионах умеренного и субтропического климата летне-осенняя, в странах с тропическим климатом случаи малярии регистрируются в течение года.
После перенесенной малярии остается типоспецифический и нестойкий иммунитет.
В зависимости от способа заражения малярия протекает в виде спорозоитной или шизонтной инвазии. При укусе инфицированным комаром спорозоиты со слюной попадают в кровь, развивается спорозоитная инвазия. Она начинается с фазы тканевой шизогонии, соответствующей инкубационному периоду болезни без заметных клинических проявлений. В отдельных случаях шизонтной инвазии (например, при гемотрансфузии, родах) в кровь попадают эритроцитарные формы плазмодия. Шизонтная малярия характеризуется сокращенным инкубационным периодом вследствие отсутствия преэритроцитарной стадии развития паразита.
Клинические проявления малярии связаны с выходом в плазму крови как продуктов разрушения эритроцитов, так и белковых продуктов жизнедеятельности паразита
Инкубационный период при трехдневной малярии составляет 10-14 дней, при овале-малярии - 7-21 день, при тропической - 8-16 дней, при четырехдневной - 25-40 дней.
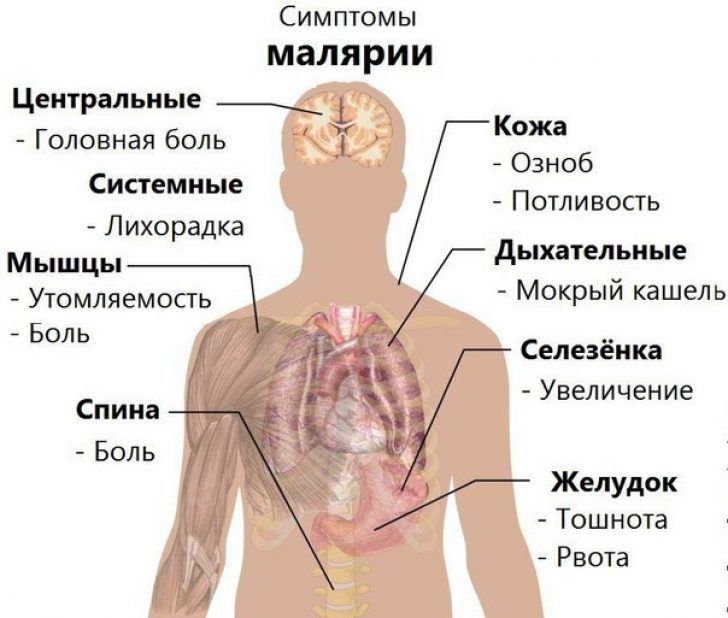
Чаще встречается трехдневная малярия. Болезнь начинается остро с озноба и повышения температуры тела, лишь в отдельных случаях наблюдаются непродолжительные недомогание, слабость, головная боль. Характерна триада симптомов: лихорадка, анемия, спленомегалия. В первые 2-3 дня болезни лихорадка ремиттирующего или неправильного типа (инициальная лихорадка). Типичный приступ малярии в большинстве случаев начинается внезапно на 3-5-й день болезни и имеет три последовательные фазы: озноб, жар, пот. Чаще в первой половине дня появляется озноб, температура тела повышается, больной вынужден лечь в постель, не может согреться под одеялом. Наблюдается боль в голове и пояснице, тошнота, иногда рвота. Кожа бледная, «гусиная», конечности холодные,. Фаза озноба длится 1-2 часа, по окончании ее температура тела достигает 40-41°С и удерживается на высоком уровне в течение 5-8 часов. Через 6-8ч от начала приступа температура тела резко снижается до нормального или субнормального уровня, наблюдается профузное потоотделение, состояние больного постепенно улучшается. Длительность приступа - от 2 до 14 час. При первичной малярии количество пароксизмов может достигать 10-14. Если течение благоприятное, с 6-8-го приступа температура тела при пароксизмах постепенно снижается, печень и селезенка сокращаются, картина крови нормализуется и больной постепенно выздоравливает.
В тяжелых случаях возможно развитие малярийной комы, гемоглобинурийной лихорадки, разрыва селезенки.
Прогноз при своевременном адекватном лечении благоприятный. Общая летальность составляет около 1% за счет тяжелых осложненных форм тропической малярии.
Из лабораторных методов постановки диагноза широкое применение приобрела микроскопия толстой капли и мазка крови. Кровь от больных надо брать до начала специфического лечения и повторять исследования при лечении. Микроскопическое исследование крови на малярию необходимо проводить не только у больных с подозрением на малярию, но и у всех с лихорадкой неясного генеза.
Профилактика предусматривает своевременное выявление и лечение больных малярией и паразитоносителей, эпидемиологический надзор за эндемическими регионами, проведение химиопрофилактики, широкий комплекс мер по уничтожению комаров (использование ларвицидных средств в местах выплода комаров, имагоцидних - в жилых и хозяйственных помещениях, биологических методов борьбы с личинками комаров - разведение личинкоидних рыбок и др.).
Больных выписывают из стационара после окончания курса лечения при условии трехкратного отрицательного результата паразитоскопического исследования толстой капли и мазка крови.
Лицам, выезжающим в эндемичные зоны, проводится индивидуальная химиопрофилактика.